Galvenais kritērijs arteriālā hipertensija (vai arteriālā hipertensija) kā vesela slimību grupa - stabils, tas ir, konstatēts ar atkārtotiem mērījumiem dažādās dienās, asinsspiediena paaugstināšanās (BP). Jautājums par to, kāds asinsspiediens tiek uzskatīts par paaugstinātu, nav tik vienkāršs, kā varētu šķist. Fakts ir tāds, ka praktiski veseliem cilvēkiem asinsspiediena vērtību diapazons ir diezgan plašs. Cilvēku ar dažādu asinsspiediena līmeni ilgstošas novērošanas rezultāti parādīja, ka jau sākot no 115/75 mm Hg līmeņa. Art., Katrs papildu asinsspiediena paaugstinājums par 10 mm Hg. Art. pavada paaugstināts sirds un asinsvadu slimību (galvenokārt koronārās sirds slimības un insulta) attīstības risks. Taču mūsdienu arteriālās hipertensijas ārstēšanas metožu priekšrocības ir pierādītas galvenokārt tikai tiem pacientiem, kuru asinsspiediens pārsniedza 140/90 mmHg. Art. Šī iemesla dēļ tika panākta vienošanās šo robežvērtību uzskatīt par arteriālās hipertensijas noteikšanas kritēriju.
Paaugstinātu asinsspiedienu var pavadīt desmitiem dažādu hronisku slimību, un hipertensija ir tikai viena no tām, bet visizplatītākā: aptuveni 9 gadījumi no 10. Hipertensijas diagnoze tiek noteikta gadījumos, kad ir stabils asinsspiediena paaugstināšanās, bet netiek atklātas citas slimības, kas izraisa paaugstinātu asinsspiedienu.
Hipertensija ir slimība, kuras galvenā izpausme ir stabils asinsspiediena paaugstināšanās. Riska faktori, kas palielina tā attīstības iespējamību, ir konstatēti lielu cilvēku grupu novērojumos. Papildus ģenētiskajai nosliecei, kas dažiem cilvēkiem ir, šie riska faktori ietver:
- aptaukošanās;
- neaktivitāte;
- pārmērīga galda sāls, alkohola lietošana;
- hronisks stress;
- smēķēšana.
Kopumā visas tās iezīmes, kas pavada mūsdienu pilsētas dzīvesveidu rūpnieciski attīstītajās valstīs. Tāpēc hipertensija tiek uzskatīta par dzīvesveida slimību, un mērķtiecīgas izmaiņas uz labo pusi vienmēr ir jāapsver kā daļa no hipertensijas ārstēšanas programmas katrā gadījumā atsevišķi.
Kādas citas slimības pavada paaugstināts asinsspiediens? Tās ir daudzas nieru slimības (pielonefrīts, glomerulonefrīts, policistiska slimība, diabētiskā nefropātija, nieru artēriju stenoze (sašaurinājums) u.c.), vairākas endokrīnās slimības (virsnieru audzēji, hipertireoze, Kušinga slimība un sindroms), obstruktīvas miega apnojas sindroms un dažas citas, retākas slimības. Regulāra tādu medikamentu kā glikokortikosteroīdu, nesteroīdo pretiekaisuma līdzekļu un perorālo kontracepcijas līdzekļu lietošana var izraisīt arī pastāvīgu asinsspiediena paaugstināšanos. Iepriekš uzskaitītās slimības un stāvokļi izraisa tā sauktās sekundārās jeb simptomātiskās arteriālās hipertensijas attīstību. Ārsts uzstāda hipertensijas diagnozi, ja sarunas laikā ar pacientu, noskaidrojot slimības anamnēzi, izmeklējot, kā arī balstoties uz dažu, pārsvarā vienkāršu laboratorisko un instrumentālo pētījumu metožu rezultātiem, šķiet maz ticama kāda no sekundārās arteriālās hipertensijas diagnoze.
Ja novērojat līdzīgus simptomus, konsultējieties ar savu ārstu. Nelietojiet pašārstēšanos - tas ir bīstami jūsu veselībai!
Arteriālās hipertensijas simptomi
Pats augsts asinsspiediens daudziem cilvēkiem neizpaužas nekādās subjektīvās sajūtās. Ja augstu asinsspiedienu pavada simptomi, tas var būt smaguma sajūta galvā, galvassāpes, mirgošana acu priekšā, slikta dūša, reibonis, nestabilitāte ejot, kā arī vairāki citi simptomi, kas ir diezgan nespecifiski augstam asinsspiedienam. Iepriekš uzskaitītie simptomi daudz skaidrāk izpaužas hipertensīvās krīzes laikā - pēkšņs ievērojams asinsspiediena paaugstināšanās, kas izraisa nepārprotamu stāvokļa un labklājības pasliktināšanos.
Varētu turpināt uzskaitīt iespējamos hipertensijas simptomus, atdalot tos ar komatiem, taču īpaša labuma no tā nav. Kāpēc? Pirmkārt, visi šie simptomi nav specifiski hipertensijai (t.i., tie var parādīties gan atsevišķi, gan dažādās kombinācijās citu slimību gadījumā), un, otrkārt, lai konstatētu arteriālās hipertensijas klātbūtni, svarīgs ir pats stabila asinsspiediena paaugstināšanās fakts. Un tas atklājas nevis vērtējot subjektīvos simptomus, bet tikai mērot asinsspiedienu, turklāt atkārtoti. Tas nozīmē, pirmkārt, ka “vienā sēdē” ir jāmēra asinsspiediens divas vai trīs reizes (ar nelielu pārtraukumu starp mērījumiem) un par patieso asinsspiedienu jāņem divu vai trīs izmērīto vērtību vidējais aritmētiskais. Otrkārt, asinsspiediena paaugstināšanās stabilitāte (kritērijs hipertensijas kā hroniskas slimības diagnosticēšanai) jāapstiprina ar mērījumiem dažādās dienās, vēlams ar intervālu vismaz nedēļu.
Ja izveidojas hipertoniskā krīze, tad noteikti būs simptomi, pretējā gadījumā tā nav hipertoniskā krīze, bet vienkārši asimptomātisks asinsspiediena paaugstinājums. Un šie simptomi var būt vai nu tie, kas uzskaitīti iepriekš, vai citi, nopietnāki - tie ir apspriesti sadaļā “Komplikācijas”.
Simptomātiska (sekundāra) arteriālā hipertensija attīstās kā daļa no citām slimībām, un tāpēc to izpausmes papildus faktiskajiem augsta asinsspiediena simptomiem (ja tādi ir) ir atkarīgas no pamatslimības. Piemēram, ar hiperaldosteronismu tas var būt muskuļu vājums, krampji un pat pārejoša (ilgst stundas vai dienas) paralīze kāju, roku un kakla muskuļos. Ar obstruktīvu miega apnojas sindromu - krākšana, miega apnoja, miegainība dienas laikā.

Ja hipertensija laika gaitā (parasti daudzu gadu garumā) izraisa dažādu orgānu bojājumus (šajā kontekstā tos sauc par "mērķorgāniem"), tad tas var izpausties kā atmiņas un intelekta samazināšanās, insults vai pārejošs cerebrovaskulārs negadījums, sirds sieniņu biezuma palielināšanās, paātrināta aterosklerozes plāksnīšu attīstība, sirds vai ginas plankumi, sirds un asinsvadu un citu orgānu infarkts. asins filtrācijas ātruma samazināšanās nierēs utt. Attiecīgi klīniskās izpausmes izraisīs šīs komplikācijas, nevis asinsspiediena paaugstināšanās kā tāda.
Arteriālās hipertensijas patoģenēze
Hipertensijas gadījumā asinsvadu tonusa disregulācija un paaugstināts asinsspiediens ir šīs slimības galvenais saturs, tā sakot, tās “kvintesence”. Tādi faktori kā ģenētiskā predispozīcija, aptaukošanās, mazkustīgums, pārmērīgs galda sāls patēriņš, alkohols, hronisks stress, smēķēšana un virkne citu, kas galvenokārt saistīti ar dzīvesveida īpatnībām, laika gaitā noved pie endotēlija – artēriju iekšējā slāņa vienas šūnas slāņa biezuma – darbības traucējumiem, kas aktīvi piedalās tonusa un līdz ar to arī asinsvadu lūmena regulēšanā. Mikrovaskulāro asinsvadu tonusu un līdz ar to arī vietējās asins plūsmas apjomu orgānos un audos autonomi regulē endotēlijs, nevis tieši centrālā nervu sistēma. Šī ir vietējā asinsspiediena regulēšanas sistēma. Taču ir arī citi asinsspiediena regulēšanas līmeņi – centrālā nervu sistēma, endokrīnā sistēma un nieres (kas arī savu regulējošo lomu realizē lielā mērā pateicoties spējai piedalīties hormonālajā regulācijā visa organisma līmenī). Šo sarežģīto regulējošo mehānismu pārkāpumi kopumā samazina visas sistēmas spēju precīzi pielāgoties pastāvīgi mainīgajām orgānu un audu vajadzībām pēc asins piegādes.
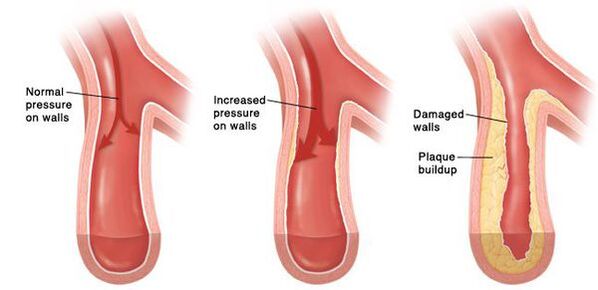
Laika gaitā veidojas noturīgs mazo artēriju spazmas, un pēc tam to sienas mainās tik daudz, ka tās vairs nespēj atgriezties sākotnējā stāvoklī. Lielākos traukos pastāvīgi paaugstināta asinsspiediena dēļ ateroskleroze attīstās paātrinātā tempā. Sirds sienas kļūst biezākas, attīstās miokarda hipertrofija un pēc tam kreisā ātrija un kreisā kambara dobumu paplašināšanās. Paaugstināts spiediens bojā glomerulus, samazinās to skaits un līdz ar to samazinās nieru spēja filtrēt asinis. Smadzenēs, mainoties to apgādājošajos asinsvados, notiek arī negatīvas izmaiņas - parādās nelieli asinsizplūdumu perēkļi, kā arī nelieli smadzeņu šūnu nekrozes (nāves) laukumi. Kad aterosklerozes plāksne plīst pietiekami lielā asinsvadā, rodas tromboze, tiek bloķēts asinsvada lūmenis, un tas noved pie insulta.
Arteriālās hipertensijas klasifikācija un attīstības stadijas
Hipertensija, atkarībā no paaugstināta asinsspiediena lieluma, ir sadalīta trīs grādos. Turklāt, ņemot vērā sirds un asinsvadu slimību riska pieaugumu “gada-dekādes” mērogā, jau sākot no asinsspiediena līmeņa virs 115/75 mm Hg. Art., ir vēl vairākas asinsspiediena līmeņa gradācijas.
Ja sistoliskā un diastoliskā asinsspiediena vērtības iedalās dažādās kategorijās, tad arteriālās hipertensijas pakāpi novērtē pēc augstākās no divām vērtībām, un nav nozīmes - sistoliskais vai diastoliskais. Asinsspiediena paaugstināšanās pakāpi, diagnosticējot hipertensiju, nosaka ar atkārtotiem mērījumiem dažādās dienās.
Dažās valstīs joprojām tiek izdalītas hipertensijas stadijas, savukārt Eiropas vadlīnijās arteriālās hipertensijas diagnostikai un ārstēšanai nav minētas nekādas stadijas. Pakāpju noteikšana ir paredzēta, lai atspoguļotu hipertensijas gaitas fāzi no tās sākuma līdz komplikāciju parādīšanās brīdim.
Ir trīs posmi:
- I posms nozīmē, ka joprojām nav acīmredzamu bojājumu tiem orgāniem, kurus šī slimība skar visbiežāk: nav sirds kreisā kambara palielināšanās (hipertrofijas), nav būtiska filtrācijas ātruma samazināšanās nierēs, ko nosaka, ņemot vērā kreatinīna līmeni asinīs, albumīna proteīns urīnā netiek konstatēts, arteriotēzes sieniņu sabiezējums vai arteriotēzes sabiezējums plāksnītes tajos netiek atklātas utt.. Šādi iekšējo orgānu bojājumi parasti ir asimptomātiski.
- Ja ir vismaz viena no uzskaitītajām pazīmēm, veiciet diagnozi II posms hipertensija.
- Visbeidzot, apmēram III posms Par hipertensiju runā, ja ir vismaz viena sirds un asinsvadu slimība ar klīniskām izpausmēm, kas saistītas ar aterosklerozi (miokarda infarkts, insults, stenokardija, apakšējo ekstremitāšu artēriju aterosklerozes bojājumi) vai, piemēram, nopietns nieru bojājums, kas izpaužas ar izteiktu filtrācijas samazināšanos un/vai ievērojamu olbaltumvielu zudumu urīnā.
Šīs stadijas ne vienmēr dabiski aizstāj viena otru: piemēram, cilvēks pārcieta miokarda infarktu, un pēc dažiem gadiem iestājās asinsspiediena paaugstināšanās – izrādās, ka šādam pacientam uzreiz ir hipertensija III stadijā. Inscenēšanas mērķis galvenokārt ir sarindot pacientus pēc sirds un asinsvadu komplikāciju riska. No tā ir atkarīgi arī ārstēšanas pasākumi: jo lielāks risks, jo intensīvāka ārstēšana. Formulējot diagnozi, risks tiek novērtēts četrās gradācijās. Tajā pašā laikā 4. gradācija atbilst lielākajam riskam.
Arteriālās hipertensijas komplikācijas
Hipertensijas ārstēšanas mērķis nav “samazināt” augstu asinsspiedienu, bet gan maksimāli samazināt kardiovaskulāro un citu komplikāciju risku ilgtermiņā, jo šis risks — atkal, vērtējot «gadu-dekādes» skalā — palielinās par katriem papildu 10 mm Hg. Art. jau no asinsspiediena līmeņa 115/75 mm Hg. Art. Tas attiecas uz tādām komplikācijām kā insults, koronārā sirds slimība, asinsvadu demence (demence), hroniska nieru un hroniska sirds mazspēja, apakšējo ekstremitāšu aterosklerozes asinsvadu bojājumi.
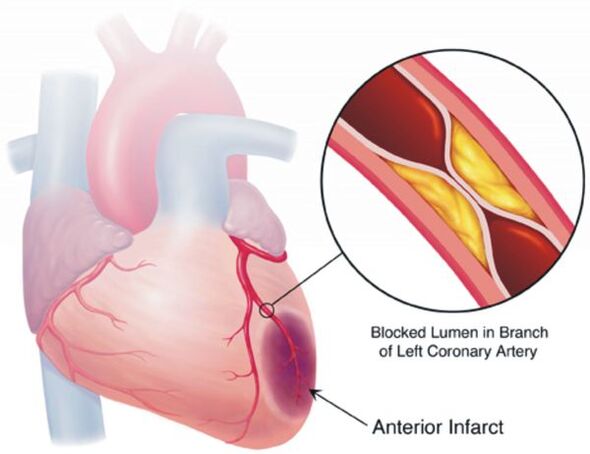
Lielākā daļa pacientu ar hipertensiju pagaidām ne par ko neuztraucas, tāpēc viņiem nav lielas motivācijas ārstēties, regulāri lietojot noteiktu medikamentu minimumu un mainot dzīvesveidu uz veselīgāku. Tomēr hipertensijas ārstēšanā nav vienreizēju pasākumu, kas ļautu aizmirst par šo slimību uz visiem laikiem, neko vairāk nedarot tās ārstēšanai.
Arteriālās hipertensijas diagnostika
Ar arteriālās hipertensijas diagnozi kā tādu viss parasti ir pavisam vienkārši: tam nepieciešams tikai atkārtoti reģistrēts asinsspiediens 140/90 mm Hg līmenī. Art. un augstāk. Bet hipertensija un arteriālā hipertensija nav viens un tas pats: kā jau minēts, asinsspiediena paaugstināšanās var izpausties vairākās slimībās, un hipertensija ir tikai viena no tām, kaut arī visizplatītākā. Veicot diagnostiku, ārstam, no vienas puses, ir jāpārliecinās, vai asinsspiediena paaugstināšanās ir stabila, un, no otras puses, jānovērtē iespējamība, ka asinsspiediena paaugstināšanās ir simptomātiskas (sekundāras) arteriālās hipertensijas izpausme.
Lai to izdarītu, diagnostikas meklēšanas pirmajā posmā ārsts noskaidro, kādā vecumā asinsspiediens pirmo reizi sāka paaugstināties, vai ir tādi simptomi kāpiemēram, krākšana ar elpošanas pauzēm miega laikā, muskuļu vājuma lēkmes, neparasti piemaisījumi urīnā, pēkšņas sirdsdarbības lēkmes ar svīšanu un galvassāpēm utt. Ir jēga precizēt, kādus medikamentus un uztura bagātinātājus pacients lieto, jo dažos gadījumos tie var izraisīt asinsspiediena paaugstināšanos vai jau paaugstināta spiediena saasināšanos. Vairākas rutīnas (tiek veiktas gandrīz visiem pacientiem ar paaugstinātu asinsspiedienu) diagnostikas testi, kā arī informācija, kas iegūta sarunā ar ārstu, palīdz novērtēt dažu sekundārās hipertensijas formu iespējamību: pilnīga urīna analīze, kreatinīna un glikozes koncentrācijas noteikšana asinīs, kā arī dažreiz kālija un citu elektrolītu koncentrācija. Kopumā, ņemot vērā arteriālās hipertensijas sekundāro formu zemo izplatību (apmēram 10% no visiem tās gadījumiem), turpmākai šo slimību kā iespējamā paaugstināta asinsspiediena cēloņa meklēšanai ir jābūt pamatotiem iemesliem. Līdz ar to, ja diagnostiskās meklēšanas pirmajā posmā netiek atrasti būtiski dati par labu arteriālās hipertensijas sekundārajai būtībai, tad turpmāk tiek uzskatīts, ka hipertensijas dēļ ir paaugstināts asinsspiediens. Šo spriedumu dažkārt var vēlāk pārskatīt, kad kļūst pieejami jauni dati par pacientu.
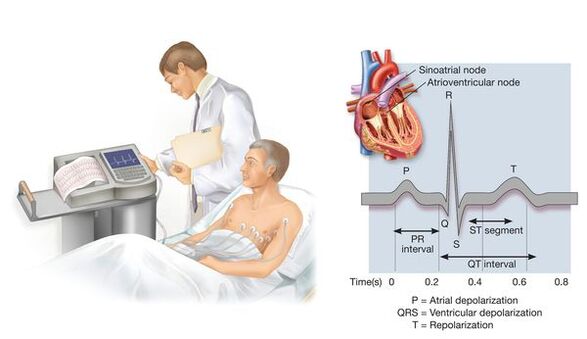
Papildus datu meklēšanai par asinsspiediena paaugstināšanās iespējamo sekundāro raksturu ārsts nosaka sirds un asinsvadu slimību riska faktoru esamību (tas nepieciešams, lai novērtētu prognozi un mērķtiecīgāku iekšējo orgānu bojājumu meklēšanu), kā arī, iespējams, jau esošās sirds un asinsvadu sistēmas slimības vai to asimptomātiskais bojājums - tas ietekmē prognozes prognozes, terapeitisko pasākumu izvēli un stadijas novērtējumu. Šim nolūkam papildus sarunai ar pacientu un viņa apskatei tiek veikti arī vairāki diagnostikas pētījumi (piemēram, elektrokardiogrāfija, ehokardiogrāfija, kakla asinsvadu ultraskaņas izmeklēšana un, ja nepieciešams, daži citi pētījumi, kuru raksturu nosaka jau iegūtie medicīniskie dati par pacientu).
Ikdienas asinsspiediena kontrole, izmantojot īpašas kompaktas ierīces, ļauj novērtēt asinsspiediena izmaiņas pacienta ierastā dzīvesveida laikā. Šis pētījums nav nepieciešams visos gadījumos - galvenokārt, ja ārsta pieņemšanā mērītais asinsspiediens būtiski atšķiras no mājās mērītā, ja nepieciešams novērtēt nakts asinsspiedienu, ja ir aizdomas par hipotensijas epizodēm, kā arī dažkārt, lai novērtētu ārstēšanas efektivitāti.
Tādējādi visas diagnostikas metodes, izmeklējot pacientu ar paaugstinātu asinsspiedienu, tiek izmantotas visos gadījumos; citu metožu izmantošana ir selektīvāka, atkarībā no jau iegūtajiem datiem par pacientu, lai pārbaudītu pieņēmumus, ko ārsts izteicis sākotnējās apskates laikā.
Arteriālās hipertensijas ārstēšana
Runājot par nemedikamentozajiem hipertensijas ārstēšanas pasākumiem, pārliecinošākie pierādījumi ir uzkrāti par sāls patēriņa samazināšanas, ķermeņa masas samazināšanas un uzturēšanas šajā līmenī, regulāras fiziskās sagatavotības (slodzes), ne vairāk kā mērenas alkohola lietošanas, kā arī dārzeņu un augļu satura palielināšanas uzturā pozitīvo lomu. Tikai visi šie pasākumi ir efektīvi kā daļa no ilgtermiņa izmaiņām neveselīgā dzīvesveidā, kas izraisīja hipertensijas attīstību. Piemēram, ķermeņa masas samazināšanās par 5 kg izraisīja asinsspiediena pazemināšanos vidēji par 4,4/3,6 mmHg. Art. - šķiet, ka nedaudz, bet kombinācijā ar citiem iepriekš uzskaitītajiem pasākumiem, lai uzlabotu savu dzīvesveidu, efekts var būt diezgan ievērojams.
Dzīvesveida uzlabošana ir attaisnojama gandrīz visiem hipertensijas pacientiem, taču medikamentoza ārstēšana ir indicēta, lai gan ne vienmēr, vairumā gadījumu. Ja pacientiem ar asinsspiediena paaugstināšanos par 2 un 3 grādiem, kā arī ar jebkuras pakāpes hipertensiju ar augstu aprēķināto kardiovaskulāro risku, medikamentoza ārstēšana ir obligāta (tā ilgstošaieguvums ir pierādīts daudzos klīniskos pētījumos), tad 1. pakāpes hipertensijas gadījumā ar zemu un vidēju aprēķināto kardiovaskulāro risku šādas ārstēšanas ieguvums nav pārliecinoši pierādīts lielos klīniskos pētījumos. Šādās situācijās iespējamais zāļu terapijas ieguvums tiek izvērtēts individuāli, ņemot vērā pacienta vēlmes. Ja, neskatoties uz dzīvesveida uzlabošanos, asinsspiediena paaugstināšanās šādiem pacientiem saglabājas vairākus mēnešus, atkārtoti apmeklējot ārstu, nepieciešams atkārtoti izvērtēt medikamentu lietošanas nepieciešamību. Turklāt aprēķinātā riska lielums bieži ir atkarīgs no pacienta izmeklēšanas pilnības un var izrādīties ievērojami lielāks nekā sākotnēji domāts. Gandrīz visos hipertensijas ārstēšanas gadījumos viņi cenšas panākt asinsspiediena stabilizāciju zem 140/90 mmHg. Art. Tas nenozīmē, ka 100% mērījumu tas būs zem šīm vērtībām, taču, jo retāk asinsspiediens, mērot standarta apstākļos (aprakstīts sadaļā “Diagnostika”), pārsniedz šo slieksni, jo labāk. Pateicoties šai ārstēšanai, ievērojami samazinās kardiovaskulāro komplikāciju risks, un hipertensīvās krīzes, ja tādas rodas, ir daudz retāk nekā bez ārstēšanas. Pateicoties mūsdienu medikamentiem, tiem negatīvajiem procesiem, kas hipertensijas gadījumā neizbēgami un latenti laika gaitā iznīcina iekšējos orgānus (galvenokārt sirdi, smadzenes un nieres), šie procesi tiek palēnināti vai apturēti, un dažos gadījumos tos var pat mainīt.
No medikamentiem hipertensijas ārstēšanai galvenās ir 5 zāļu grupas:
- diurētiskie līdzekļi (diurētiskie līdzekļi);
- kalcija antagonisti;
- angiotenzīnu konvertējošā enzīma inhibitori (nosaukumi beidzas ar -adj);
- angiotenzīna II receptoru antagonisti (nosaukumi beidzas ar -sartan);
- beta blokatori.
Pēdējā laikā īpaši tiek uzsvērta pirmo četru klašu medikamentu nozīme hipertensijas ārstēšanā. Lieto arī beta blokatorus, taču galvenokārt tad, ja to lietošana ir nepieciešama blakusslimību dēļ – šajos gadījumos beta blokatoriem ir divējāda nozīme.
Mūsdienās priekšroka tiek dota zāļu kombinācijām, jo ārstēšana ar kādu no tām reti noved pie vēlamā asinsspiediena līmeņa sasniegšanas. Ir arī fiksētas zāļu kombinācijas, kas padara ārstēšanu ērtāku, jo pacients lieto tikai vienu tableti divu vai pat trīs vietā. Konkrētajam pacientam nepieciešamo medikamentu grupu, kā arī to devu un lietošanas biežuma izvēli veic ārsts, ņemot vērā tādus datus par pacientu kā asinsspiediena līmenis, blakusslimības u.c.
Pateicoties mūsdienu medikamentu daudzpusīgajai pozitīvajai iedarbībai, hipertensijas ārstēšana ietver ne tikai asinsspiediena pazemināšanos kā tādu, bet arī iekšējo orgānu aizsardzību no to procesu negatīvās ietekmes, kas pavada augstu asinsspiedienu. Turklāt, tā kā ārstēšanas galvenais mērķis ir samazināt tās komplikāciju risku un palielināt paredzamo dzīves ilgumu, var būt nepieciešams koriģēt holesterīna līmeni asinīs, lietot zāles, kas samazina trombu veidošanās risku (kas izraisa miokarda infarktu vai insultu) utt. Smēķēšanas atmešana, lai cik triviāli tas arī neizklausītos, ļauj būtiski samazināt insulta, hiperfarkta un ar miokarda palēninātu augšanu saistītu risku. aterosklerozes plāksnes asinsvados. Tādējādi hipertensijas ārstēšana ietver slimības risināšanu daudzos veidos, un normāla asinsspiediena sasniegšana ir tikai viens no tiem.
Prognoze. Profilakse
Kopējo prognozi nosaka ne tikai un ne tik daudz paaugstināta asinsspiediena fakts, bet gan sirds un asinsvadu slimību riska faktoru skaits, to smaguma pakāpe un negatīvās ietekmes ilgums.
Šie riska faktori ir:
- smēķēšana;
- paaugstināts holesterīna līmenis asinīs;
- augsts asinsspiediens;
- aptaukošanās;
- mazkustīgs dzīvesveids;
- vecums (ar katru nodzīvoto desmitgadi pēc 40 gadiem risks palielinās);
- vīriešu dzimums un citi.
Šajā gadījumā svarīga ir ne tikai riska faktoru iedarbības intensitāte (piemēram, izsmēķēt 20 cigaretes dienā neapšaubāmi ir sliktāk nekā 5 cigaretes, lai gan abas saistītas ar sliktāku prognozi), bet arī to iedarbības ilgums. Cilvēkiem, kuriem vēl nav citu izteiktu sirds un asinsvadu slimību, izņemot hipertensiju, prognozi var novērtēt, izmantojot īpašus elektroniskos kalkulatorus, no kuriem vienā tiek ņemts vērā dzimums, vecums, holesterīna līmenis asinīs, asinsspiediens un smēķēšana. SCORE elektroniskais kalkulators ir piemērots, lai novērtētu nāves risku no sirds un asinsvadu slimībām nākamajos 10 gados no riska novērtējuma datuma. Tajā pašā laikā vairumā gadījumu iegūtais risks, kas ir zems absolūtos skaitļos, var radīt maldīgu iespaidu, jo Kalkulators ļauj aprēķināt kardiovaskulārās nāves risku. Neletālu komplikāciju risks (miokarda infarkts, insults, stenokardija u.c.) ir daudzkārt lielāks. Cukura diabēta klātbūtne palielina risku, salīdzinot ar to, kas aprēķināts, izmantojot kalkulatoru: vīriešiem 3 reizes, bet sievietēm - pat 5 reizes.
Attiecībā uz hipertensijas profilaksi var teikt, ka, tā kā ir zināmi tās attīstības riska faktori (neaktivitāte, liekais svars, hronisks stress, regulārs miega trūkums, pārmērīga alkohola lietošana, palielināts galda sāls patēriņš un citi), tad visas dzīvesveida izmaiņas, kas samazina šo faktoru ietekmi, samazina arī hipertensijas attīstības risku. Taču diez vai ir iespējams šo risku pilnībā samazināt līdz nullei – ir faktori, kas no mums nav atkarīgi vispār vai ir maz atkarīgi: ģenētiskās īpašības, dzimums, vecums, sociālā vide un daži citi. Problēma ir tā, ka cilvēki par hipertensijas profilaksi sāk domāt galvenokārt tad, kad viņi jau ir neveselīgi, un asinsspiediens jau ir paaugstināts par vienu vai otru pakāpi. Un tas nav tik daudz profilakses, cik ārstēšanas jautājums.
















